SPERMATOZOA AND SPERMATIDS RETRIEVAL: MULTIPLE TESTICULAR BIOPSY TECHNIQUE
AGNALDO PEREIRA CEDENHO, VILMON DE FREITAS, MARCOS MITSUYOSHI MORI, DEBORAH MONTAGNINI SPANE, MIGUEL SROUGI
Section of
Human Reproduction, Division of Urology and Gynecology, School of Medicine,
Federal University of São Paulo (UNIFESP), SP, Brazil
ABSTRACT
Mature
spermatozoa, as well as elongated or round spermatids, may be recovered
from testicular tissue of non-obstructive azoospermic patients. These
sperm cells have fertilizing capability when the intracytoplasmic sperm
injection (ICSI) procedure is used. Thus, genetic offspring is possible
in a population of individuals who were advised to use donated spermatozoa.
Failure of testicular sperm cell extraction
(TESE) may occur in up to 57% of the attempts in patients with non-obstructive
azoospermia. Currently, there are no means of predicting the presence
of spermatogenesis, which may be focal. TESE has been a blind procedure
that does not identify focal sperm-producing areas. Therefore, these areas
may not be extracted by testicular percutaneous puncture or conventional
testicular biopsy.
The approach of planned biopsy and cryopreservation
before an in vitro fertilization (IVF) cycle can avoid the need of ovarian
stimulation in cases where no spermatozoa or spermatids are recovered
with biopsy.
Several approaches have been described for
the isolation of rare spermatozoa present in the testes of individuals
with complete azoospermia and limited sperm production.
We describe a technique for extracting testicular
spermatozoa or spermatids by means of multiple testicular biopsies, rather
than using a single testicular sample, which contributes to obtaining
spermatozoa and spermatids in amounts sufficient for fertilization and
cryopreservation from non-obstructive, azoospermic patients, with minimum
trauma.
Key words:
azoospermia, non-obstructive, sperm extraction, biopsy, male infertility,
testis
Braz J Urol, 26: 301-303, 2000
INTRODUÇÃO
Um
paciente portador de azoospermia não-obstrutiva pode ser pai genético
através da pesquisa minuciosa no interior do testículo para
encontrar espermatozóides para serem utilizados na técnica
de ICSI (intracytoplasmic sperm injection) (1,2). Tesarik et al. (3) utilizaram
com sucesso células imaturas, espermátides, obtidas diretamente
do testículo. Contudo, 50% dos pacientes com quadro de azoospermia
não-obstrutiva apresentam espermatozóides ou espermátides
no interior do testículo. Assim, diversos métodos têm
sido preconizados: a biópsia testicular convencional e a punção
aspirativa são os mais utilizados.
Todavia, esses 2 procedimentos são
realizados totalmente às cegas, seguindo apenas o princípio
de amostragem. Portanto, existe a possibilidade de áreas focais
com túbulos seminíferos produtores de espermatozóides
ou espermátides não serem extraídas pelos métodos
supracitados. A técnica de extração de espermatozóides
ou espermátides testiculares através das múltiplas
biópsias testiculares, descrita a seguir, objetiva sobrepujar esta
dificuldade com mínimo trauma.
TÉCNICA CIRÚRGICA
O paciente é colocado em posição supina sob anestesia geral ou local. O auxiliar apreende um dos testículos para secção da pele que reveste o eixo transversal do testículo na extensão de 1,0 cm (Figura-1). Abre-se cuidadosamente a musculatura do dartos, mantendo-se a túnica vaginal fechada. Recomendamos realizar uma minuciosa hemostasia.
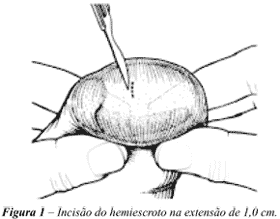
Utilizando-se
uma tesoura de íris e uma pinça de Adilson, a musculatura
do dartos é aberta cuidadosamente. Terminada a secção
do dartos, um segundo campo cirúrgico, impermeável e com
uma pequena abertura central é sobreposto sobre a incisão.
Este campo é preparado a partir de luva estéril sem talco
e objetiva impedir o umedecimento dos campos cirúrgicos circunjacentes
e diminuir a contaminação do material que será colhido
posteriormente.
Uma vez apreendida a túnica vaginal,
o auxiliar libera o testículo e o cirurgião traciona essa
túnica através do orifício do segundo campo. Abre-se
a túnica vaginal e após repará-la, aspira-se o líquido
intravaginal, identificando-se com facilidade a túnica albugínea.
O testículo é imobilizado, sendo possível expor desde
o segmento cefálico do epidídimo até o pólo
inferior do testículo. Com o auxílio do microscópio
cirúrgico, os vasos subcapsulares da túnica albugínea
do testículo são perfeitamente reconhecidos e evitados,
possibilitando-se assim, juntamente com a mobilização do
órgão, a identificação de áreas avasculares.
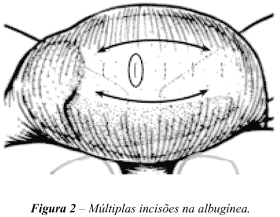
Desta forma, com um bisturi de lâmina 11, múltiplas microincisões
atingindo apenas a albugínea podem ser realizadas, praticamente
sem sangramento, e os túbulos seminíferos ficam assim expostos
(Figura-2). Com duas pinças apropriadas para microcirurgia, os
túbulos seminíferos são extraídos com delicadeza
e segurança. A primeira amostra é fixada no líquido
de Bouin para o diagnóstico histológico e os outros fragmentos
extraídos são introduzidos em tubos estéreis contendo
meio de cultura e encaminhados ao laboratório.
No
laboratório, cada fragmento é retirado do tubo e transferido
com o auxílio de uma micropipeta para uma placa sob o estereomicroscópio.
Empregando-se agora duas pinças apropriadas, os túbulos
seminíferos são estirados e espremidos ao mesmo tempo, favorecendo-se
assim a remoção das células germinativas do interior
dos túbulos. Em seguida, esta suspensão composta de meio
de cultura e células germinativas é transferida para o microscópio
invertido. Nesta etapa, vários campos microscópicos são
examinados com a finalidade de identificar os diferentes elementos germinativos
presentes no material obtido.
Em se tratando de testículo, freqüentemente
são encontrados espermatozóides imóveis e vários
agrupamentos celulares, especialmente de espermátides. Em alguns
campos é possível, o encontro de espermatozóides
com algum movimento.
Após a obtenção do
gameta masculino, a cirurgia encerra-se com o fechamento da túnica
albugínea, da túnica vaginal, da musculatura do dartos e
da pele. O paciente recebe alta no mesmo dia.
O procedimento entra agora na sua última
fase, onde o elemento germinativo mais avançado é retirado
da suspensão celular e transferido para uma solução
contendo polivinilpirrolidona (PVP). Em se tratando de espermatozóide,
ele será o primeiro imobilizado e depois aspirado, estando pronto
assim para a injeção intracitoplasmática em oócito
(ICSI).
COMENTÁRIOS
Esta técnica de extração testicular (TESE-testicular sperm extraction) maximiza a colheita de espermatozóide ou espermátides para os procedimentos de reprodução assistida, principalmente nos casos de azoospermia não-obstrutiva, no qual, a possibilidade do insucesso é maior como nas técnicas de aspiração por punção testicular percutânea ou biópsia testicular convencional.
REFERÊNCIAS
- Tournaye H, Camus M, Goossens A, Liu J, Nagy P, Silber S, Van Steirteghem AC, Devroey P: Recent concepts in the management of infertility because of non-obstructive azoospermia. Human Reprod, 10 (Suppl. 1): 115-119, 1995.
- Devroey P, Liu J, Nagy P, Goossens A, Tournaye H, Camus M, Van Steirteghem AC, Silber S: Pregnancies after testicular sperm extraction and intracytoplasmic sperm injection in non-obstructive azoospermia. Human Reprod, 10: 1457-1460, 1995.
- Tesarik J, Rolet F, Brami C, Sedbon E, Thorel J, Tibi C, Thebault A: Spermatid injection into human oocytes: II Clinical application in the treatment of infertility due to non-obstructive azoopermia. Human Reprod, 11: 780-783, 1996.
_________________________
Received: December 20, 1999
Accepted after revision: April 13, 2000
_______________________
Correspondence
address:
Marcos Mitsuyoshi Mori
Rua Joel Jorge de Melo, 236/52
São Paulo, SP, 04128-080, Brazil
Fax: ++ (55) (11) 573-0014
E-mail: mmmsp@ibm.net